
こんにちわ、爪川です

今回の記事は以下の記事の追加の内容となります

この記事の最後にも少し書いてありますが、起立性低血圧/体位性頻脈症候群を含んだ「起立性バイタルサイン」についてその内容を書いていこうと思います

「起立性バイタルサイン(Orthostatic Vital Signs)」はSCOAT6にも導入されており、私自身も現場でよく使用するテストの1つです。
脳振盪のチェックによく使われるテスト追記:起立性バイタルサイン

「起立性バイタルサイン」はシンプルに言えば、寝た状態から立ち上がった際の心拍数と血圧の変化、そして頭痛やめまい等の症状の誘発をチェックします

このような体位変化時の心拍数と血圧の変化は自律神経の関与が強いですが、脳振盪ではその自律神経は影響を受けやすい部分でもあります

それゆえに脳振盪後の自律神経の状態をチェックすることは非常に重要です

体位変化時の心拍数と血圧の変化に関してはいくつもの研究から、ある一定の数値以上の変化があれば「臨床的に有意」と判断する分岐点がありますので、現場でも非常に使いやすいです

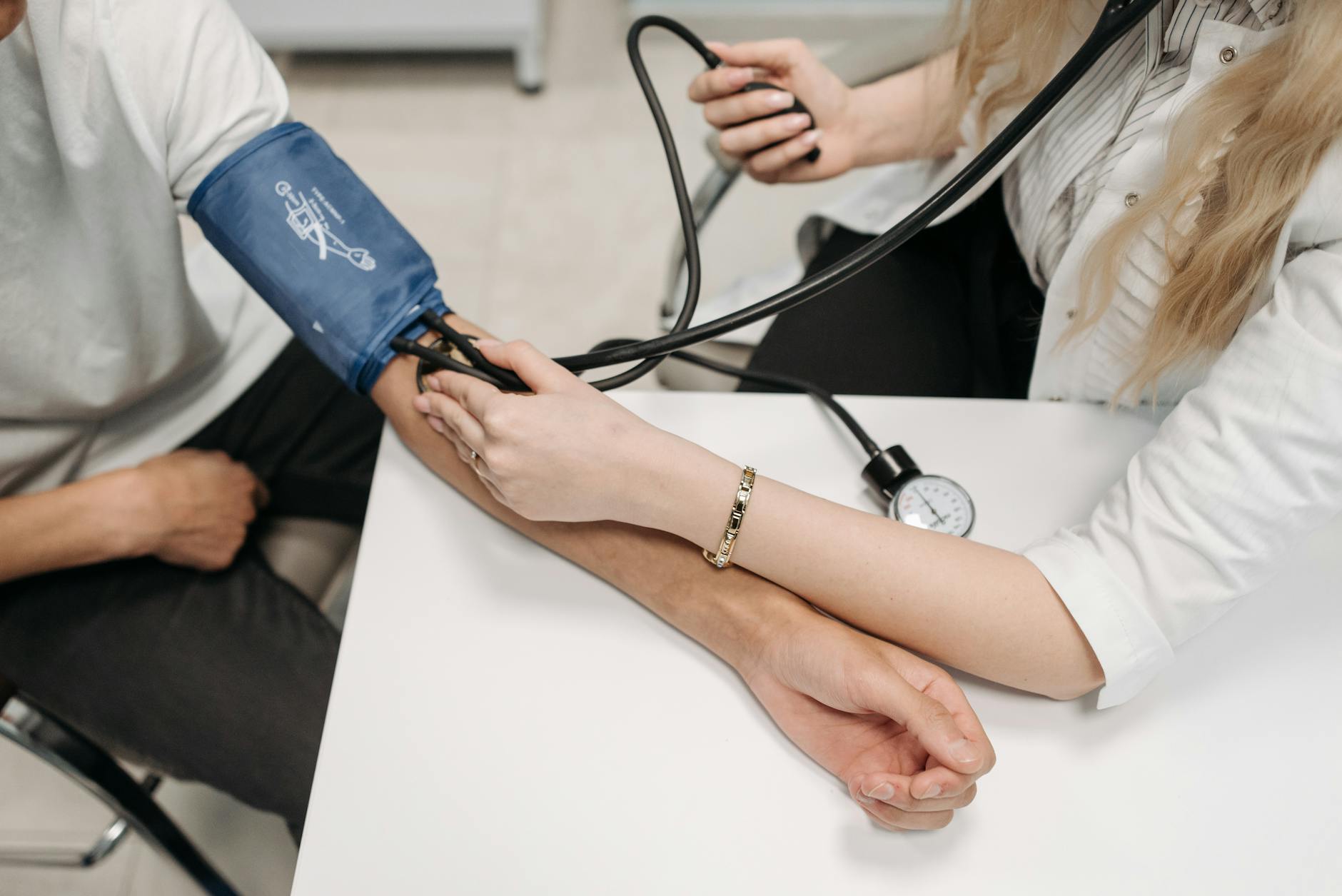
ここでは「起立性バイタルサイン」のやり方をステップ毎に書いていきます。
起立性バイタルサイン:テスト方法
必要器具:検査ベッド(治療ベッド等の仰向けになれる場所)、ストップウォッチ、血圧計、心拍計

私の場合は治療ベッド、オムロン社製手首式血圧計(心拍も同時に計測)、アップルウォッチのタイマーで対応しています
やり方
- 患者は検査ベッドに仰向けに寝る
- 仰向けに寝てから2分以上経過したら、血圧と心拍を測定する(測定①と仮定)
- 血圧と心拍の測定が終わった後に、患者は自力で検査ベッドが降りて立ち上がる
- 立ち上がった後は1分間立位を保持し、1分後に再度血圧と心拍を測定する(測定②と仮定)
- 患者には検査ベッドから立ち上がった際、1分間立位を保持した際に頭痛などの症状が起きたかを確認する
評価方法
「症状の誘発」があり、以下の条件の1つ以上を満たす場合は「臨床的に有意」と判断する
- 測定①の収縮期血圧よりも測定②の収縮期血圧の数値が20mmHg以上落ちた時
- 測定①の拡張期血圧よりも測定②の拡張期血圧の数値が10mmHg以上落ちた時
- 測定①の心拍数よりも測定②の心拍数の数値が落ちた時
- 測定①の心拍数よりも測定②の心拍数が30bpm以上上がった時

少し漢字が多いですが、つまりは
「立ち上がることで
- 症状が出るか
- 血圧が落ちるか(上の場合は20以上、下の場合は10以上)
- 心拍数が落ちるか
これらを見ておけばいいことになります」
例外として心拍数30以上の上昇も条件に当てはまります(この項目だけ「上がることで条件を満たします」)

体位を変える際の心拍数や血圧のコントロールは自律神経や脳幹部分の機能が関係しています

それゆえに上記の条件を満たした場合は、脳振盪がそのような機能に影響を及ぼしている可能性があります

個人的な経験としては、症状の誘発は無いものの心拍数や血圧のみの条件を満たす場合はよく見られます
まとめ

今回のまとめです!
- 今回は「脳振盪のチェックによく使われるテスト」の追記として、「起立性バイタルサイン」について、その内容とやり方を書きました
- このテストは現場でも非常に使いやすく、昨年発表されたSCOAT6にも導入されています
参照資料
Sport Concussion Office Assessment Tool 6 (SCOAT6)






コメント